������CPAP�������Ͱ�����͡-�����������������ض�������˯�ߺ�����ͣ
ժҪ
������˯�ߺ�����ͣ�������˯���ϰ�֮һ��������ѹ���Ʊ���Ϊ������������˯�ߺ�����ͣ�Ļƽ����
Ȼ��������ʹ����������ã�����ijЩ����������˯�ߺ�����ͣ�����п��������������ơ�
�ڱ����������У�����������������ѹ���������ƺͰ�����͡-���������ijɹ���ϣ�
��������ͣ-��ͨ��ָ�������ط�Χ���͵�������жȷ�Χ����Ҳ�����֢״�����������йأ�
�������������˯�ͼ�ʻʱ���롣
����
������˯�ߺ�����ͣ (OSA) ��һ�ֳ�����˯���ϰ������������Ϻ������������ݣ����¼�Ъ��ȱ���ͷ������ѡ�
1���գ���ᵼ�°��������˯������Ϊ�����½���2������ѹͨ�� (PAP������) ������ OSA �ı����Ʒ�����
Ȼ�������ܽ�PAP���������õ������һЩ������δ�õ�������ơ�ҩ�������� OSA ������һ�����Ϸ�չ������
��ȥ��ʮ�����������о��˼���ҩ�
��ȡ������ϣ���Ľ�����簢����͡�Ͱ���������3������4��������5����͡��/���Ӱ�������6��7 ����
Ŀǰ��һ�����ڽ��е� III �����˫ä��ο�������о����ڽ����У�
�ԱȽϹ̶������İ�����͡�Ͱ�����������밲ο���� OSA �����е���Ч��
�ڱ������У����DZ�����˫ˮƽPAP�������밢����͡�Ͱ������� (ato-oxy) ����������������� OSA��
��������
һ�� 65 ��Ů�ԣ����и�Ѫѹ��2 �����ͼ�״�ٹ��ܼ���֢�����ְ��������˯��Epworth ��˯���� 12/24����
������������ͣ�ʹ�����֢״����������˯Ӱ���ʻ�������Ϸ������κ��¹ʡ����������κ���ʾ˯������˶��ϰ���
ʧ����˯֢��֢״�������������Ժ������ѣ���û�������Ի������Էβ�ʷ
���ز� CT�������Ķ�ͼ�ͷι��ܲ�����������Χ�ڣ�������������ʾѪѹ 130/65������ 61��Ѫ�����Ͷ� 95%��
����ָ�� 31 kg/m 2���������ʾ Mallampati IV ����������������Χ 15.5 Ӣ�硣�β���������������������
ʪ�������������������ѵļ����������������������������������������
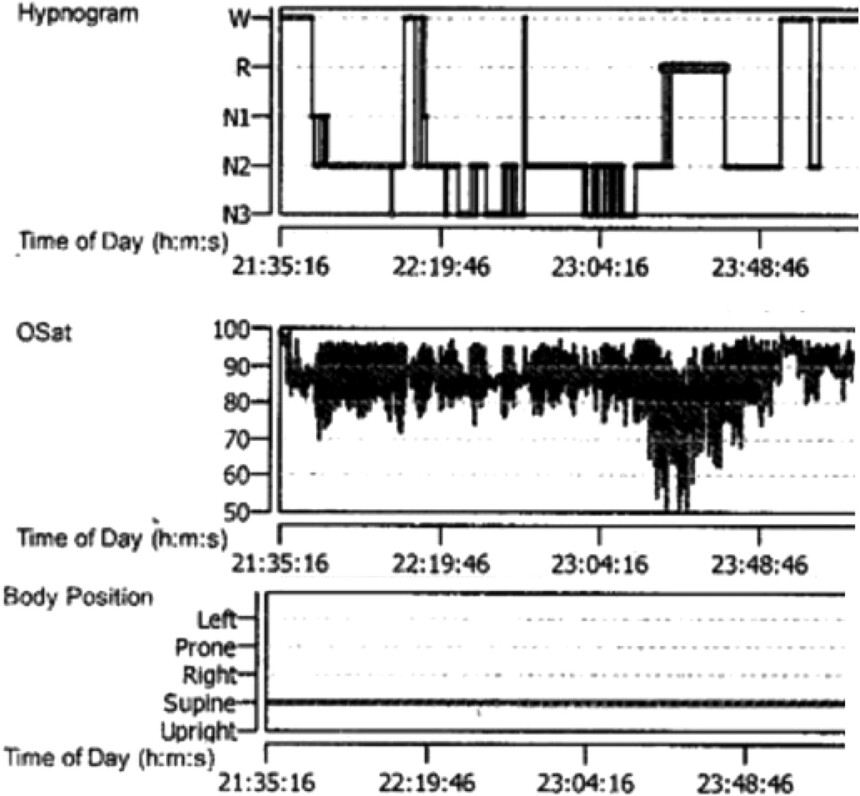
��ҹ�����ʾ���� OSA����Ͻ���ʾ������ͣ��ͨ��ָ�� (AHI) 104 ��/Сʱ������ AHI 0��
ƽ������Ѫ�����Ͷ� 82%���������Ѫ�����Ͷ� 50%������Ѫ�����Ͷ� �� 65 ���ӵ� 88% ��ʱ�䣬ͼ 1����
������ PAP ��˫ˮƽ PAP �������˲��ԣ������� AHI �����������¶��������ߣ��������Ժ�����ͣΪ����
��Ҫ�ߺ���������ѹ�����ѹ��֧�֣��� 1����
���������ߵ�˫ˮƽ PAP ���ã�S ģʽ������������ѹ = 25 cmH2O�ͺ���������ѹ = 21 cmH2O ��
�������ʱ�� 0.8 �룬�������ʱ�� �� 1.5 �룬�������еȣ�ѭ�����еȣ����ɺ������ܿ�������
ʹ�ø��豸 30 ����������������ʾ����������
��ʹ��ʱ���4 Сʱ��ռ 73%��ÿ��ƽ��ʹ��ʱ��Ϊ 5 Сʱ 21 ���ӣ���
©������С���� 95 �ٷ�λй©��Ϊ 20 ��/���ӣ���������ˣ����� AHI �Ա����� > 25 ��/Сʱ��ˮƽ��ͼ 2����
֢״û�и��ơ��뻼���������������Ʒ������������ǰ��װ�á������������̼��������߾ܾ��ˡ�
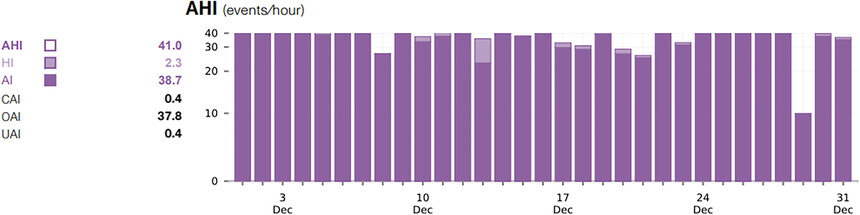
ͼ 2��˫ˮƽPAP�������� AHI �����
2023 �� 12 �� 1 ���� 2023 �� 12 �� 31 �յ� AHI �������ʱ�������ڽ���˫ˮƽ PAP ���ƣ�
IPAP = 25 cmH 2 O �� EPAP = 21 cmH 2 O��AHI = ������ͣ��ͨ��ָ����AI = ������ָͣ����
CAI = �����Ժ�����ָͣ����EPAP = ����������ѹ��HI = ��ͨ��ָ����IPAP = ����������ѹ��
OAI = �����Ժ�����ָͣ����PAP = ������ѹ��UAI = δ֪������ָͣ����
���ھ����δ�������������������ʴ��֤�ݡ�ҩ���յ�˯���ھ������ʾ��������ʲ�ںͺ�����ȫ��������
����������е���Ƶ 1 ������˫ˮƽPAP������ 25/21 cmH 2 O �£���ȫ��������ת��Ϊǰ�����ݣ���Ƶ 2����
�������ǵĻ��߶����������Ʋ�����Ȥ������������ҩ�����ƣ���˯ǰ���� 80 ���˰�����͡�� 5 ���˰���������
�����PAP�������Ʒ������� 7 ��� ato-oxy ���ƺ�
˫ˮƽPAP������װ�ñ���IJ��� AHI �� 40 �¼�/Сʱ�������ٵ� 15 �¼�/Сʱ��ͼ 3����
ͨ���������ƣ����߱��澯���Ժ;��ѳ̶�������ߡ����ҵ��ǣ����߳����˿ڸɡ�ͷ�κ��������ѡ�
���ǽ�������͡�ļ��������� 40��25 �� 10 ���ˣ������������ļ��������� 2.5 ���ˣ���������û���κμ�����
���ܻ������ұ���� OSA ֢״�п۸��ƣ������������䲻�������ö�ֹͣ�� ato-oxy ���ơ�
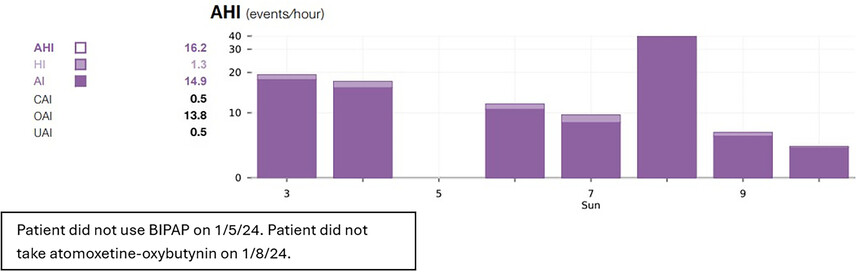
ͼ 3��������͡-����������˫ˮƽPAP�������������Ƶ� AHI �����
2024 �� 1 �� 3 ���� 2024 �� 1 �� 10 �յ� AHI �������ʱ�������ڽ��ܰ�����͡-����������˫ˮƽPAP����������
���ƣ�IPAP = 25 cmH 2 O �� EPAP = 21 cmH 2 O�������� 2024 �� 1 �� 5 ��ʹ����˫ˮƽPAP��������
������ 2024 �� 1 �� 8 ��δ���ð�����͡-����������BPAP ��ʾ˫ˮƽ������ѹ��AHI = ������ͣ��ͨ��ָ����
AI = ������ָͣ����CAI = �����Ժ�����ָͣ����EPAP = ����������ѹ��HI = ��ͨ��ָ����IPAP = ����������ѹ��
OAI = �����Ժ�����ָͣ����PAP = ������ѹ��UAI = δ֪������ָͣ����
����
���DZ����������� OSA ��PAP���������������� ato-oxy ���·�����
�о���������Ī��͡ (80 mg)-�������� (5 mg) ��Ͽ��������� AHI�������Ͷ��½�ָ���������Ͷ����ֵ��
Taranto-Montemurro ���˱���ƣ�20 �����ߵ� AHI ��λ���� 28.5 ��/Сʱ������ 7.5 ��/Сʱ��3
ͬ����Aishah ����ע����밲ο����ȣ��� 1 ���͵� 30 ��ʹ����Ī��͡ (80 mg)-�������� (5 mg) �ɽ��� AHI��
8 Ato -oxy ��δ�������ʳƷ��ҩ������� (FDA) ���������� OSA��
�����ǵĻ����У�ҩ���յ���˯���ڿ������֤ʵ���ʱ�ǰ�����ݣ�����PAP����������ʧ�ܵ���֪ԭ��
Dieleman ���˵��о�������37% ��PAP����������ʧ�ܻ����г�����ǰ�����ݣ�27% �Ļ����������Ļ��ᣬ
17% �Ļ����г�������ȫ�������ݣ�10% �Ļ����г����Ժ����ݡ�9
����PAP���������ôﵽ����Ϻ������������ݵĻ������Ż� AHI ��˯�����鷽���ѡ����Ȼ���ޡ�
Ato-oxy ������Ե�ȥ�����������ܺͿ���ަ����Զ�����Ϊһ�ָ�������ҩ�
OSA ��һ����֪������ȥ������������������༡����ʧ��10
���⣬�о���ʾ���ǿ����۶�˯���ڼ�ȥ�����������ܻ�������ᵼ���ʼ��������ˡ�11
�о���ʾ���ڿ����۶�˯���ڼ䣬��ަ����Իᵼ���ʼ��������ˡ�10
Perger���˱���������͡��һ����������Ī��͡��ȥ������������ҩ��Ͱ�������ģ�Ϳɽ��ʼ��������� 30%��
�Ӷ�֧����������Ϻ��������ⷴӦ�ԡ�7��Ȼȥ������������ҩ�ﱻ��Ϊ���Ը����Ϻ��������������ԣ�
����Щҩ��Ŀ����۶�˯�����ƻ���Ҳ�����ǵ��� AHI ���Ƶ�ԭ��12
���⣬������͡���ٴ���Ӧ���ռ���˯���ƿ�������̼������йء�12
������͡�����Ϻ��������������ԵĻ���ʹ���Ϊ���� OSA �ĺ����������Ʒ�����
��Ȼ���ǵ�һ�ݹ���PAP�������Ʒ��� ato-oxy �������Ƶı��棬��Ҳ�����������Ʒ��ı�����
Aishah �����о���һ���� OSA ����Ϊָ���ķֲ��������� OSA �ķ�����
����֤ʵ������ ato-oxy ����ʹ��ʱ��2 ����ǻ��е����ʧ�ܵĻ��ߣ�AHI > 10 ��/Сʱ���� AHI �������١�13
���ܻ������ұ���Ŀ۸��Ʊ������ڽ���˫ˮƽPAP���������ƺ�
������͡ (80 ����)-�������� (5 ����) �IJ����������ƣ������ڸ����ã����߾���ֹͣ���ơ�
���ǻ�����������Ҫ�������ǿڸɣ��� Aishah �����о��IJ�����Ҳ���������������
���ҵ��ǣ���Щ�����ò�û�����Ű�����͡�����ļ��ٶ����ˡ�
���ǵIJ���������һЩ�����ԡ����ڸ����ã����ǽ���ȷ���� 7 ���ڶ�����͡ (80 ����)-�������� (5 ����) �ķ�Ӧ��
���⣬����ʹ����˫ˮƽPAP������ (f AHI) �����������ݣ������� 7 ����������ƺ���������ҹ�ർ˯��ͼ��顣
ͨ���� (f AHI) ��ർ˯��ͼ AHI ���бȽ�����֤��������롣
����
���ǵIJ�����������ӱ�ģ������������PAP��������������ʧ�ܺ�ɹ����PAP���������ƺ� ato-oxy��
��������������Ч����Ӧ�� ato-oxy ��DZ�ڸ����á�
����� ��
��Ҷ��ժ�� J Clin Sleep Med. 2025;21(4):743�C746.��











